Diagnostyka i leczenie raka tarczycy
Rak tarczycy jako choroba gruczołu dokrewnego o złożonej patogenezie i przebiegu winien być konsultowany na każdym etapie diagnostyki i leczenia przez doświadczonego lekarza o dobrym przygotowaniu endokrynologicznym i onkologicznym
Diagnostyka i terapia raka tarczycy wymaga współpracy specjalistów z różnych dziedzin medycyny. Pierwsze wspólne rekomendacje, przygotowane w czasie I Konferencji „Rak Tarczycy” w 1995 roku przez Centrum Onkologii- Instytut im. M. Skłodowskiej Curie, Oddział w Gliwicach, Polskie Towarzystwo Endokrynologiczne, Polskie Towarzystwo Medycyny Nuklearnej, Komisję Endokrynologii Komitetu Patofizjologii Klinicznej PAN i Polskie Towarzystwo Onkologiczne, zostały powszechnie zaakceptowane ( 1 ). Niniejsza, rozszerzona wersja rekomendacji została przygotowana przez Komitet Naukowy II Konferencji Naukowej „Rak Tarczycy” w grudniu 2000 roku.
Jakkolwiek rekomendacje dotyczą przede wszystkim diagnostyki i leczenia raka tarczycy, w czasie Konferencji poruszono także problemy związane z jego patogenezą i epidemiologią. Uznano, że podstawową formą profilaktyki raka tarczycy jest kontynuowanie sprawdzonego już modelu jodowania soli kuchennej. Profilaktyka wola w czasie ciąży stanowi dodatkowy element zapobiegania rozwojowi wola guzkowego, na podłożu którego może powstać rak tarczycy.
Operacja tarczycy
W leczeniu operacyjnym należy kierować się zasadą wzrastającej rozległości operacji przy wzroście ryzyka nowotworu złośliwego oraz przy rosnącym zaawansowaniu klinicznym nowotworu złośliwego. Całkowite wycięcie tarczycy z powodu raka winno być wykonywane tylko w wyspecjalizowanych ośrodkach, dysponujących odpowiednim doświadczeniem operacyjnym i zapleczem diagnostycznym.
Całkowite, pozatorebkowe wycięcie tarczycy jest wskazane:
W raku brodawkowatym tarczycy, jeżeli średnica guza przekracza 1 cm lub jeżeli wzrost guza jest wieloogniskowy ( w razie wątpliwości decyduje badanie patomorfologiczne). Zasada ta oznacza, że całkowitego wycięcia wymaga gruczoł tarczowy w każdym przypadku raka tarczycy poza rakiem brodawkowatym w stadium zaawansowania pT1aN0M0. Przedoperacyjne rozpoznanie raka brodawkowatego stanowi wskazanie do całkowitego wycięcia tarczycy, niezależnie od wielkości ogniska w badaniu usg. Minimalna operacja pierwotna raka brodawkowatego ograniczonego do jednego płata gruczołu w stadium T1 to całkowite wycięcie płata z cieśnią.
W raku pęcherzykowym, niezależnie od wielkości guza.
Autorzy rekomendacji przyjmują do wiadomości, że część ośrodków anglosaskich zaleca w raku pęcherzykowym minimalnie inwazyjnym operację o mniejszej rozległości – wycięcie płata z cieśnią. W populacji polskiej wykazano jednak, że rokowanie w raku pęcherzykowym jest po operacji całkowitego wycięcia lepsze niż po operacjach mniej rozległych, i w świetle tych danych różnicowanie zakresu operacji nie jest uzasadnione, a operacją rekomendowaną jest całkowite wycięcie tarczycy.
Rak pęcherzykowy w stadium pT1a N0 M0 stanowi rzadką sytuację, w której postępowanie nie jest jeszcze ostatecznie ustalone, ale dotychczasowe dane nie uzasadniają odstąpienia od operacji całkowitego wycięcia tarczycy.
W raku rdzeniastym tarczycy zawsze wskazane jest całkowite wycięcie tarczycy, niezależnie od wielkości guza. Całkowite wycięcie tarczycy jest również wskazane u nosicieli mutacji germinalnych protoonkogenu RET, predysponujących do rozwoju dziedzicznego raka rdzeniastego tarczycy, co zostało dokładnie omówione w punkcie dotyczącym leczenia raka rdzeniastego tarczycy.
W rakach niskozróżnicowanym i anaplastycznym operacja całkowitego wycięcia tarczycy jest wskazana we wszystkich przypadkach, w których zaawansowanie choroby umożliwia wykonanie tej operacji.
Wyjątki od zasady całkowitego wycięcia tarczycy dotyczą:
Jednoogniskowego raka brodawkowatego o średnicy do 1 cm (pT1a), rozpoznanego po operacyjnym wycięciu płata tarczycy z cieśnią lub po operacji subtotalnego wycięcia tarczycy, jeżeli nie ma przerzutów do węzłów chłonnych i przerzutów odległych. Zasada ta zakłada, ze zostało wykonane staranne badanie histopatologiczne materiału pooperacyjnego dla wykluczenia wzrostu wieloogniskowego (optymalnie badanie subseryjne lub seryjne).
Przy minimalnie inwazyjnym raku pęcherzykowym o średnicy do 1 cm (pT1a), stwierdzonym po całkowitym wycięciu płata lub subtotalnym wycięciu tarczycy, poprawa rokowania odległego po wtórnym wycięciu tarczycy nie została jednoznacznie udowodniona. Wśród autorów rekomendacji przeważa przekonanie, że u tych chorych bezpieczniej jest wykonać całkowite wycięcie tarczycy.
Postępowanie operacyjne w guzku pęcherzykowym
Przy rozpoznaniu guzka pęcherzykowego w badaniu cytologicznym rekomendujemy leczenie operacyjne dla ostatecznego rozstrzygnięcia istniejącego podejrzenia nowotworu złośliwego. Minimalny zakres operacji obejmuje całkowite wycięcie płata z cieśnią, a jego rozszerzenie na drugi płat (subtotalne lub całkowite wycięcie) zależy od indywidualnej oceny ryzyka nowotworu złośliwego. W guzkach pęcherzykowych, które mają charakter guzków autonomicznych w scyntygrafii, oraz w niewielkich guzkach pęcherzykowych, które są dobrze kontrolowane przez kolejne biopsje, dopuszczalne jest odstąpienie od leczenia operacyjnego. Pożądane jest oznaczenie kalcytoniny we krwi lub badanie immunocytochemiczne tych guzków pęcherzykowych, w których odstąpiono od operacji (ze względu na fakt, że niektóre z nich mogą okazać się rakiem rdzeniastym tarczycy).
Pierwotne i wtórne całkowite wycięcie tarczycy w raku tarczycy
W raku tarczycy należy dążyć do wykonywania pierwotnego wycięcia gruczołu. Postępowanie takie wymaga starannej diagnostyki przedoperacyjnej. Jeżeli BAC poprzedzająca leczenie operacyjne była ujemna lub nie dawała podstaw do jednoznacznego rozpoznania raka, a utrzymuje się podejrzenie kliniczne nowotworu złośliwego, należy wykonać badanie śródoperacyjne stwierdzanych guzów tarczycy. Przy rozpoznaniu nowotworu pęcherzykowego w BAC, badanie śródoperacyjne nie pozwala na jednoznaczne różnicowanie między rakiem i gruczolakiem pęcherzykowym, a niesie za sobą ryzyko uszkodzenia torebki guza. Dlatego rozstrzygające w tych przypadkach jest pooperacyjne badanie histopatologiczne.
Jeżeli rozpoznanie raka postawione zostało dopiero pooperacyjnie lub w czasie pierwszej operacji podjęto błędną decyzję o zakresie operacji, wskazane jest wtórne całkowite wycięcie tarczycy, które winno być wykonane albo w ciągu pierwszych 5-7 dni po operacji lub po dwóch-trzech miesiącach.
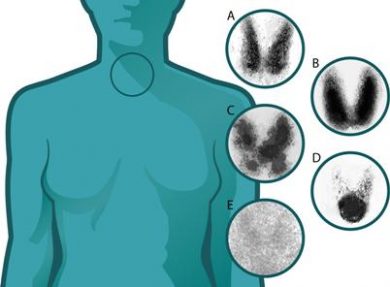
Jeżeli zakres operacji nie jest jednoznaczny, ocena radykalności operacji opiera się na łącznej interpretacji badania ultrasonograficznego, scyntygrafii szyi oraz badania histopatologicznego. Operacja może być uznana za całkowite wycięcie tarczycy, jeżeli objętość pozostawionego resztkowego miąższu nie przekracza 1 ml po każdej stronie i jodochwytność w warunkach stymulacji endogennym TSH jest mniejsza niż 20%, a opis badania histopatologicznego nie wskazuje na operację nieradykalną.